| Plantární fasciitida | |
|---|---|
| Ostatní jména | Plantární fasciosa, plantární fasciopatie, běžecká pata, syndrom patní ostrohy |
 |
|
| Nejběžnější oblasti bolesti u plantární fasciitidy | |
| Specialita | Ortopedie, sportovní lékařství, plastická chirurgie, pediatrie |
| Příznaky | Bolest v patě a spodní části chodidla |
| Obvyklý nástup | Postupný |
| Příčiny | Nejasný |
| Rizikové faktory | Nadužívání (dlouhá doba stání), obezita, převrácení nohy dovnitř |
| Diagnostická metoda | Na základě příznaků ultrazvuk |
| Diferenciální diagnostika | Osteoartróza, ankylozující spondylitida, syndrom patní podložky, reaktivní artritida |
| Léčba | Konzervativní management |
| Frekvence | ~ 4% |
Plantární fasciitida je porucha pojivové tkáně, která podporuje klenbu nohy. Výsledkem jsou bolesti v patě a spodní části chodidla, které jsou obvykle nejzávažnější při prvních krocích dne nebo po období odpočinku. Bolest je také často vyvolána ohnutím chodidla a prstů nahoru směrem k holeni. Bolest se obvykle objevuje postupně a přibližně ve třetině případů postihuje obě nohy.
Příčina plantární fasciitidy není zcela jasná. Mezi rizikové faktory patří nadužívání, například z dlouhodobého stání, zvýšení cvičení a obezita. To je také spojeno s převrácením nohy dovnitř, těsnou Achillovou šlahou a sedavým životním stylem. Není jasné, zda patní ostrohy mají roli ve způsobení plantární fasciitidy, i když jsou běžně přítomny u lidí, kteří mají tento stav. Plantární fasciitida je porucha místa inzerce vazu na kosti charakterizovaná mikroskopickými slzami, rozpadem kolagenu a zjizvením. Vzhledem k tomu, že zánět hraje menší nebo žádnou roli, revize navrhla jeho přejmenování plantární fasciosis. Prezentace příznaků je obecně základem pro diagnostiku; s ultrazvukem, který je někdy užitečný, pokud existuje nejistota. Mezi další stavy s podobnými příznaky patří osteoartróza, ankylozující spondylitida, syndrom patní podložky a reaktivní artritida.
Většina případů plantární fasciitidy se vyřeší časem a konzervativními způsoby léčby. Během prvních několika týdnů se postiženým obvykle doporučuje odpočívat, měnit své aktivity, brát léky proti bolesti a protahovat se. Pokud to není dostatečné, může být alternativou fyzioterapie, protetika, dlahy nebo steroidní injekce. Pokud tato opatření nejsou účinná, mohou další opatření zahrnovat extrakorporální terapii rázovými vlnami nebo chirurgický zákrok.
Mezi 4% a 7% běžné populace má kdykoli bolest paty: přibližně 80% z nich je způsobeno plantární fasciitidou. Přibližně 10% lidí má poruchu v určitém okamžiku svého života. S věkem se to stává častějším. Není jasné, zda je jedno pohlaví postiženo více než druhé.
Příznaky plantární fasciitidy
Když dojde k plantární fasciitidě, bolest je obvykle ostrá a obvykle jednostranná (70% případů). Nosnost paty po dlouhém odpočinku zhoršuje bolest paty u postižených jedinců. Jedinci s plantární fasciitidou často uvádějí, že jejich příznaky jsou nejintenzivnější během prvních kroků po vstávání z postele nebo po delší době sezení. Příznaky se obvykle zlepšují pokračováním chůze. Vzácné, ale hlášené příznaky zahrnují necitlivost, brnění, otoky nebo vyzařující bolest. Obvykle nejsou žádné horečky ani noční pocení.
Pokud je plantární fascie nadměrně používána v prostředí plantární fasciitidy, může dojít k prasknutí plantární fascie. Typické příznaky a příznaky prasknutí plantární fascie zahrnují cvakavý nebo praskavý zvuk, významné lokální otoky a akutní bolest v dolní části chodidla.
Rizikové faktory
Identifikované rizikové faktory pro plantární fasciitidu zahrnují nadměrný běh, dlouhodobé stání na tvrdém povrchu, vysoké klenby nohou, přítomnost nerovnosti délky nohou a ploché nohy. Tendence plochých chodidel nadměrně se kroutit dovnitř během chůze nebo běhu je činí náchylnějšími k plantární fasciitidě. Obezita je pozorována u 70% jedinců, kteří mají plantární fasciitidu, a je nezávislým rizikovým faktorem.
Plantární fasciitida je obvykle výsledkem určité biomechanické nerovnováhy, která způsobuje zvýšené množství napětí umístěného podél plantární fascie.
Příčiny plantární fascitidy jsou následující:
1) Zdůraznění patní kosti 2) Běh po tvrdém povrchu 3) Nadměrná váha nebo obezita 4) Nenosení správné obuvi nebo stélky 5) Cukrovka 6) Mít ploché nohy nebo vysoký oblouk
Studie konzistentně nacházejí silnou souvislost mezi zvýšeným indexem tělesné hmotnosti a plantární fasciitidou v atletické populaci. Tato souvislost mezi hmotností a plantární fasciitidou není u atletické populace přítomna. Jako významné rizikové faktory byly rovněž identifikovány těsnost Achillovy šlachy a nevhodná obuv.
Diagnóza plantární fasciitidy
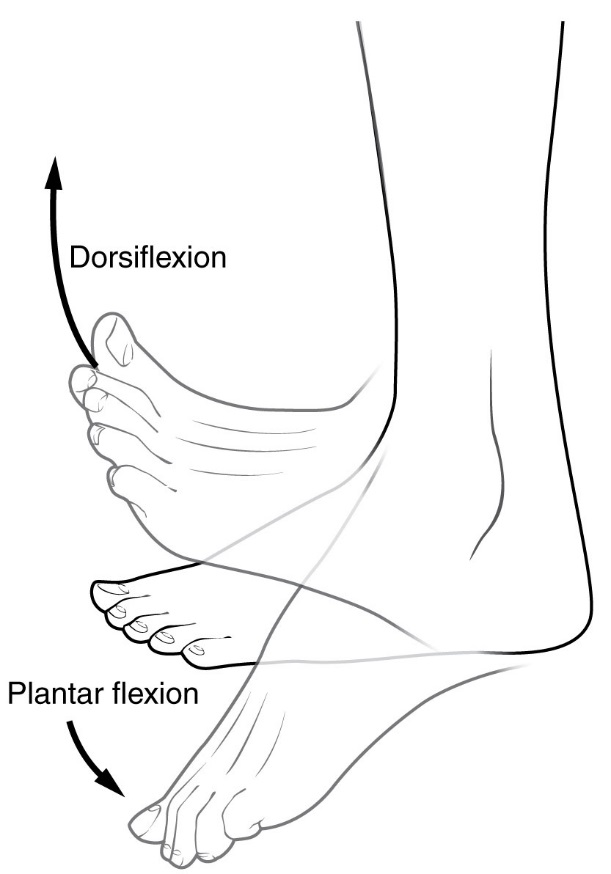
Těsnost Achillovy šlachy je rizikovým faktorem pro plantární fasciitidu. Může to vést ke snížení dorziflexe nohy.

Patní kost s patní ostruhou (červená šipka)

Zesílená plantární fascie v ultrazvuku
Plantární fasciitida je obvykle diagnostikována poskytovatelem zdravotní péče po zvážení současné historie člověka, rizikových faktorů a klinického vyšetření. Palpace podél vnitřního aspektu patní kosti na chodidle může během fyzického vyšetření vyvolat něžnost. Noha může mít omezenou dorziflexi kvůli nadměrnému napnutí lýtkových svalů nebo Achillovy šlachy. Dorsiflexe nohy může vyvolat bolest v důsledku natažení plantární fascie tímto pohybem. Diagnostické zobrazovací studie nejsou obvykle potřebné k diagnostice plantární fasciitidy. Lékař může příležitostně rozhodnout, že jsou nutné zobrazovací studie (například rentgenové záření, diagnostický ultrazvuk nebo MRI), aby se vyloučily závažné příčiny bolesti nohou.
Jiné diagnózy, které se obvykle zvažují, zahrnují zlomeniny, nádory nebo systémové onemocnění, pokud bolest plantární fasciitidy neodpovídá vhodným způsobem na konzervativní léčbu. Bilaterální bolest paty nebo bolest paty v kontextu systémového onemocnění mohou naznačovat potřebu podrobnějšího diagnostického vyšetření. Za těchto okolností mohou diagnostické testy, jako je CBC, nebo sérologické markery zánětu, infekce nebo autoimunitního onemocnění, jako je C-reaktivní protein, rychlost sedimentace erytrocytů, anti-nukleární protilátky, revmatoidní faktor, HLA-B27, kyselina močová nebo lymská borelióza mohou být také získány protilátky. Neurologické deficity mohou vést k vyšetření pomocí elektromyografie, aby se zjistilo poškození nervů nebo svalů.
Náhodným nálezem spojeným s tímto stavem je patní ostruha, malá kostní kalcifikace na patní kosti (patní kosti), kterou lze najít až u 50% pacientů s plantární fasciitidou. V takových případech je to patní plantární fasciitida, která způsobuje bolest paty, a ne samotná výběžek. Podmínka je zodpovědná za vytvoření ostruhy, i když klinický význam patových ostruh u plantární fasciitidy zůstává nejasný.
Zobrazování
Lékařské zobrazování není běžně nutné. Je to drahé a obvykle to nemění způsob léčby plantární fasciitidy. Pokud diagnóza není klinicky zjevná, jsou doporučenými způsoby zobrazování rentgenové snímky kotníku pro posouzení dalších příčin bolesti paty, jako jsou stresové zlomeniny nebo vývoj kostní ostruhy.
Plantární fascia má tři svazky – střední svazek je nejsilnější 4 mm, boční svazek 2 mm a střední tloušťka méně než milimetr. Teoreticky se plantární fasciitida stává pravděpodobnější, jak se zvyšuje tloušťka plantární fascie v kalkaneální inzerci. Pro diagnostiku je užitečná tloušťka více než 4,5 mm ultrazvuk a 4 mm na MRI. Další zobrazovací nálezy, jako je zesílení plantární aponeurózy, jsou nespecifické a mají omezenou užitečnost při diagnostice plantární fasciitidy.
Třífázové skenování kostí je citlivým způsobem detekce aktivní plantární fasciitidy. Kromě toho lze ke sledování odpovědi na terapii použít 3fázový kostní sken, což dokazuje snížená absorpce po injekcích kortikosteroidů.
Diferenciální diagnostika
Diferenciální diagnostika bolesti paty je rozsáhlá a zahrnuje patologické entity, mimo jiné včetně: zlomeniny patní kosti, patní burzitidy, osteoartrózy, spinální stenózy postihující nervové kořeny bederního míšního nervu 5 (L5) nebo křížového míšního nervu 1 (S1), syndrom patní tukové tkáně, metastazující rakovina z jiných částí těla, hypotyreóza, séronegativní spondyloparthopatie, jako je reaktivní artritida, ankylozující spondylitida nebo revmatoidní artritida (pravděpodobnější, pokud je přítomna bolest na obou patách), prasknutí plantární fascie a komprese neuropatie, jako je syndrom tarzálního tunelu nebo narušení mediálního patního nervu.
Stanovení diagnózy plantární fasciitidy lze obvykle provést na základě anamnézy a fyzického vyšetření člověka. Pokud má lékař podezření na zlomeninu, infekci nebo jiný závažný základní stav, může nařídit vyšetření rentgenem. Rentgenové paprsky nejsou nutné k screeningu plantární fasciitidy u lidí, kteří v práci hodně stojí nebo chodí, pokud není zobrazování uvedeno jinak.
Léčba plantární fasciitidy
Nechirurgický

Může být vyzkoušen pár vložek do bot
Asi 90% případů plantární fasciitidy se zlepší během šesti měsíců konzervativní léčbou a do jednoho roku bez ohledu na léčbu. Postižení lidé používají mnoho způsobů léčby plantární fasciitidy. Většina z nich má málo důkazů podporujících jejich použití a není dostatečně studována. Konzervativní přístupy první linie zahrnují cvičení odpočinku, masáže, tepla, ledu a lýtka; techniky protažení lýtkových svalů, Achillovy šlachy a plantární fascie; snížení hmotnosti u nadváhy nebo obezity; a nesteroidní protizánětlivé léky (NSAID), jako je aspirin nebo ibuprofen. Použití NSAID k léčbě plantární fasciitidy je běžné, ale jejich použití nedokáže vyřešit bolest u 20% lidí.
Pokud plantární fasciitida nereaguje na konzervativní léčbu po dobu nejméně tří měsíců, lze zvážit extrakorporální terapii rázovými vlnami (ESWT). Důkazy z metaanalýz naznačují, že významná úleva od bolesti přetrvává až jeden rok po zákroku. Diskuse o účinnosti terapie však přetrvávala. ESWT se provádí s anestezií nebo bez ní, ačkoli studie naznačují, že podávání anestézie snižuje účinnost postupu. Komplikace z ESWT jsou vzácné a obvykle benigní, jsou-li přítomny. Známé komplikace ESWT zahrnují vývoj mírného hematomu nebo ekchymózy, zarudnutí kolem místa výkonu nebo migrénu.
Injekce kortikosteroidů se někdy používají pro případy plantární fasciitidy refrakterní vůči konzervativnějším opatřením. Existují předběžné důkazy o tom, že injekčně podávané kortikosteroidy jsou účinné při krátkodobé úlevě od bolesti až do jednoho měsíce, ale ne později.
Ortotická zařízení a specifické techniky páskování mohou snížit pronaci chodidla, a proto snížit zátěž na plantární fascii, což vede ke zlepšení bolesti. Důkazy na podporu používání ortéz pro nohy jsou smíšené a některé naznačují krátkodobou úlevu od bolesti až na tři měsíce. Dlouhodobá účinnost obvyklých ortotik pro snížení bolesti plantární fasciitidy vyžaduje další studium.
Další léčebná technika je známá jako plantární ionoforéza. Tato technika zahrnuje lokální aplikaci protizánětlivých látek, jako je dexamethason nebo kyselina octová, a přenos těchto látek pokožkou elektrickým proudem. Některé důkazy podporují použití nočních dlah po dobu 1–3 měsíců k úlevě od bolesti plantární fasciitidy, která přetrvává po dobu šesti měsíců. Noční dlahy jsou navrženy tak, aby umístily a udržovaly kotník v neutrální poloze, čímž během spánku pasivně protahují lýtko a chodidlo.
Chirurgická operace
Plantární fasciotomie je chirurgická léčba a poslední možnost pro refrakterní bolest plantární fasciitidy. Pokud plantární fasciitida nevymizí ani po šesti měsících konzervativní léčby, je postup považován za poslední možnost. Existují minimálně invazivní a endoskopické přístupy k plantární fasciotomii, které však vyžadují odborníka, který je obeznámen se specifickým vybavením. Dostupnost těchto chirurgických technik je od roku 2012 omezená. Studie z roku 2012 zjistila, že 76% lidí, kteří podstoupili endoskopickou plantární fasciotomii, mělo úplnou úlevu od svých příznaků a mělo málo komplikací (úroveň IV). Zdá se, že odstranění výběžku paty během plantární fasciotomie nezlepšuje chirurgický výsledek.
.
















