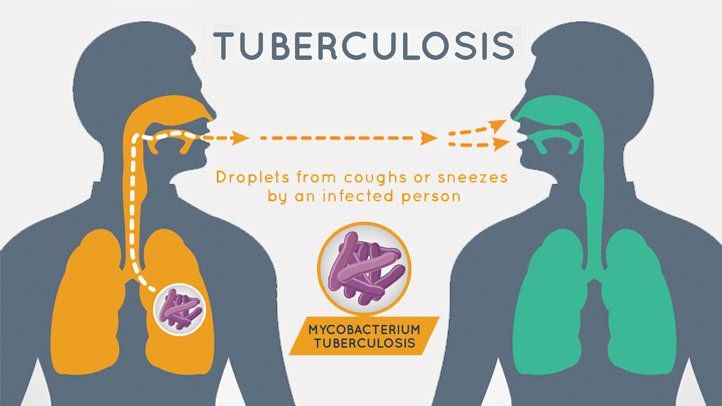
Isoniazid je antibiotikum, které lékaři používají především k léčbě a prevenci tuberkulózy – infekce způsobené bakterií Mycobacterium tuberculosis. Tuberkulóza nejčastěji postihuje plíce, může se však rozšířit i do ledvin, páteře a mozku.
Lékaři předepisují isoniazid hlavně k léčbě aktivní tuberkulózy a k prevenci latentní tuberkulózní infekce (profylaxe).

Isoniazid je vysoce účinný. Světová zdravotnická organizace uvádí, že při správném užívání léku mohou léčebné režimy založené na isoniazidu dosáhnout u tuberkulózy citlivé na léky míry vyléčení přesahující 95 %.
Lék izoniazid se prodává také pod obchodními názvy Rimifon, Isozid, Tisamid, Nydrazid nebo Laniazid.
Isoniazid je k dispozici především ve formě perorálních tablet (100 mg, 300 mg), sirupu/elixíru (50 mg/5 ml) a injekční formy (100 mg/ml, intramuskulární/intravenózní).
Mechanismus účinku isoniazidu
Isoniazid patří do skupiny baktericidních léků, což znamená, že bakterie zabíjí, namísto toho, aby pouze zastavoval jejich rozmnožování.
Isoniazid je sám o sobě proléčivem – do bakteriální buňky vstupuje v neaktivní formě a aby byl účinný, musí být uvnitř bakterie aktivován. Enzym KatG (kataláza-peroxidáza) uvnitř Mycobacterium tuberculosis přeměňuje isoniazid na jeho aktivní formu. Jakmile je isoniazid aktivován, blokuje enzym zvaný InhA (enoyl-ACP reduktáza), na kterém je bakterie závislá při tvorbě mykolových kyselin. Mykolové kyseliny jsou mastné kyseliny s dlouhým řetězcem, které tvoří kritickou součást vnější buněčné stěny Mycobacterium tuberculosis. Bez neporušené buněčné stěny bakterie ztrácí svou strukturální integritu a umírá.
Isoniazid je obzvláště účinný, protože mykolové kyseliny jsou specifické pro mykobakterie – lidské buňky je nevytvářejí –, což znamená, že tento lék může na bakterii působit s vysokou mírou specificity.
Nežádoucí účinky isoniazidu
Nežádoucí účinky isoniazidu jsou:
- Periferní neuropatie (poškození nervů v rukou a nohou)
- Hepatotoxicita (poškození nebo zánět jater)
- Kožní reakce (vyrážka, svědění, reakce přecitlivělosti)
- Účinky na centrální nervový systém (závratě, ospalost, problémy s pamětí, psychóza)
- Gastrointestinální poruchy (nevolnost, zvracení, žaludeční nevolnost)
- Hematologické účinky (anémie, agranulocytóza, trombocytopenie)
- Lupusový syndrom (léky vyvolaný lupus erythematosus)
- Gynekomastie (zvětšení prsní tkáně u mužů)
- Hyperglykémie (zvýšená hladina cukru v krvi)
- Pellagra (nedostatek niacinu).
Dále vysvětlíme nežádoucí účinky a poradíme vám, jak se jim vyhnout nebo je zmírnit.

1. Periferní neuropatie
Isoniazid narušuje metabolismus pyridoxinu, známého také jako vitamin B6. Isoniazid se váže na pyridoxin a urychluje jeho vylučování z těla. Protože nervový systém je závislý na pyridoxinu pro syntézu neurotransmiterů a udržení strukturální integrity nervových vláken, vede nedostatek pyridoxinu k periferní neuropatii — poškození nervů, které přenášejí signály mezi mozkem, míchou a zbytkem těla. Obvykle se objevuje brnění, necitlivost nebo slabost v nohou a rukou, které se pak mohou šířit směrem nahoru.
Periferní neuropatie je nejčastějším neurologickým vedlejším účinkem isoniazidu. Bez doplňování pyridoxinu se u přibližně 25 % lidí užívajících tento lék vyvine určitý stupeň periferní neuropatie, v závislosti na dávce a individuálních rizikových faktorech. Lidé, kteří dostávají vyšší dávky (více než 5 mg/kg/den), lidé s podvýživou, cukrovkou, poruchou užívání alkoholu, onemocněním ledvin nebo infekcí HIV čelí podstatně zvýšenému riziku — některé studie uvádějí míru 40 %. Při pravidelném doplňování pyridoxinu klesá tato míra pod 1 %.
Abyste tedy tomuto nežádoucímu účinku předešli, měli byste spolu s isoniazidem užívat doplněk pyridoxinu (vitamínu B6).
2. Hepatotoxicita (poškození jater)
Játra metabolizují isoniazid procesem zvaným acetylace, při kterém vznikají metabolity včetně acetylhydrazinu a hydrazinu. Tyto metabolity jsou toxické pro jaterní buňky (hepatocyty) a mohou vyvolat zánět, buněčnou smrt a v závažných případech selhání jater. Rychlost, s jakou vaše tělo provádí acetylaci, závisí na genetice: „rychlí acetylátory“ produkují a odstraňují toxické metabolity rychleji než „pomalí acetylátory“.
Mírné a přechodné zvýšení hladin jaterních enzymů (naznačující zátěž jater) se vyskytuje přibližně u 15 % pacientů užívajících isoniazid a většina těchto případů odezní, aniž by pacient musel léčbu přerušit. Klinicky významná hepatitida – tedy zánět jater, který způsobuje příznaky jako žloutenka, bolesti břicha, únava a nevolnost – se vyvine přibližně u 0,5 až 2 % pacientů. Závažné, život ohrožující selhání jater se vyskytuje u méně než 0,1 % pacientů. Riziko se významně zvyšuje s věkem (u pacientů starších 50 let je výskyt vyšší), při každodenní konzumaci alkoholu, při již existujícím onemocnění jater a při souběžném užívání jiných léků, které ovlivňují játra.
Váš lékař by měl sledovat funkci jater pomocí krevních testů (měření jaterních enzymů, jako jsou ALT a AST) před zahájením léčby isoniazidem a v pravidelných intervalech během léčby – obvykle jednou měsíčně.
Během užívání tohoto léku se musíte alkoholu zcela vyvarovat, protože alkohol dramaticky zvyšuje riziko poškození jater. Měli byste také upozornit svého lékaře na jakékoli příznaky poškození jater, včetně zežloutnutí kůže nebo očí, neobvykle tmavé moči, přetrvávající nevolnosti, bolesti v pravé části břicha nebo neobvyklé únavy. Pokud se vaše jaterní enzymy zvýší na více než pětinásobek horní hranice normálního rozmezí (nebo na více než trojnásobek horní hranice normálního rozmezí s příznaky), lékař obvykle přeruší podávání isoniazidu. Během užívání isoniazidu byste nikdy neměli užívat paracetamol (acetaminofen) ve vysokých dávkách, protože tyto dvě látky zatěžují játra.
3. Kožní reakce
Isoniazid může vyvolat imunitně zprostředkované (alergické) kožní reakce. Lék nebo jeho metabolity mohou působit jako hapteny — malé molekuly, které se vážou na bílkoviny v těle a vyvolávají imunitní reakci — což vede ke kožním vyrážkám, svědění a ve vzácných případech k závažným reakcím, jako je Stevens-Johnsonův syndrom nebo toxická epidermální nekrolýza.
Mírné kožní vyrážky a svědění se vyskytují přibližně u 1 až 2 % osob užívajících tento lék. Závažné kožní reakce, jako je Stevens-Johnsonův syndrom, jsou vzácné a vyskytují se u méně než 0,1 % uživatelů, ale tyto reakce jsou potenciálně život ohrožující a vyžadují okamžitou lékařskou pomoc.
4. Účinky na centrální nervový systém
Interference isoniazidu s metabolismem pyridoxinu ovlivňuje také centrální nervový systém, protože pyridoxin je nezbytný pro syntézu kyseliny gama-aminomáselné (GABA) – primárního inhibičního neurotransmiteru v mozku. Nízká aktivita GABA může vést k neurologické dráždivosti. Isoniazid navíc může přímo inhibovat určité enzymy v mozku. Tyto mechanismy společně vyvolávají účinky sahající od mírných závratí a ospalosti až po, ve vzácných případech, záchvaty, poruchy paměti a psychózy.
Mírné příznaky postihující centrální nervový systém, jako jsou závratě, bolesti hlavy a potíže s koncentrací, se vyskytují přibližně u 2 až 3 % uživatelů tohoto léku. Záchvaty se vyskytují téměř výlučně u osob, které isoniazid předávkují, nebo u těch, kteří již trpí záchvatovými poruchami; při terapeutických dávkách jsou záchvaty vzácné. Psychóza vyvolaná isoniazidem je velmi vzácná.
Doplňování pyridoxinu pomáhá chránit centrální i periferní nervový systém, proto je důležité udržovat adekvátní hladiny vitaminu B6. Během léčby je třeba se vyvarovat alkoholu, protože alkohol může zhoršovat neurologické vedlejší účinky.
5. Gastrointestinální poruchy
Isoniazid a jeho metabolity mohou přímo dráždit sliznici gastrointestinálního traktu a mohou také ovlivňovat motilitu střev. Nevolnost, zvracení a epigastrické potíže (bolest v horní části břicha nebo pálivý pocit) jsou nejčastěji hlášenými gastrointestinálními vedlejšími účinky.
Gastrointestinální nežádoucí účinky se vyskytují u 1 až 3 % osob užívajících isoniazid. Tyto příznaky jsou mírné a obvykle odezní, jakmile si tělo během prvních 3–4 týdnů na lék zvykne.
Užívání isoniazidu nalačno obecně vede k lepšímu vstřebávání léku, ale pokud se u vás objeví výrazná nevolnost, můžete lék užít s malým množstvím jídla. Měli byste se však vyvarovat užívání isoniazidu s jídlem nebo nápoji, které obsahují vysoké množství histaminu nebo tyraminu, protože tyto kombinace mohou vyvolat závažnější reakce. Pokud nevolnost přetrvává, informujte svého lékaře – úprava načasování dávek nebo antiemetika mohou nevolnost zmírnit.
6. Hematologické účinky (poruchy krve)
Isoniazid může u některých jedinců potlačit funkci kostní dřeně, čímž se sníží produkce různých typů krvinek. Tento vliv může vést k anémii (snížený počet červených krvinek), agranulocytóze (výrazně snížený počet bílých krvinek, zejména neutrofilů) nebo trombocytopenii (snížený počet krevních destiček, což vede k problémům se srážlivostí). Přesné mechanismy zahrnují imunitně zprostředkovanou destrukci krevních buněk i přímé toxické účinky na progenitorové buňky kostní dřeně.
Klinicky významné hematologické nežádoucí účinky jsou vzácné a vyskytují se u méně než 1 % osob užívajících isoniazid. Agranulocytóza a trombocytopenie jsou obzvláště vzácné. Sideroblastická anémie – specifický typ anémie způsobený narušenou syntézou hemoglobinu v důsledku nedostatku pyridoxinu – má však vyšší výskyt u osob, které současně užívají cykloserin nebo trpí nutričními deficity.
7. Léky indukovaný lupus erythematosus
Isoniazid může vyvolat lupus erythematosus – autoimunitní syndrom, který se podobá systémovému lupus erythematosus. Lék nebo jeho metabolity mohou změnit imunitní regulaci, což vede k produkci antinukleárních protilátek (zejména anti-histonových protilátek), které napadají vlastní tkáně těla. Výsledkem je zánětlivé onemocnění postihující klouby, kůži, plíce a příležitostně i jiné orgány.
Antinukleární protilátky se vyvinou u 10 až 22 % pacientů, kteří dlouhodobě užívají isoniazid, ale plnohodnotný klinický syndrom lupus erythematosus se vyvine mnohem méně často – přibližně u 1 % pacientů nebo méně. Vyššímu riziku jsou vystaveni pomalí acetylátory, protože metabolity léku se u nich hromadí pomaleji, ale v vyšších koncentracích.
Pokud se u vás objeví bolesti kloubů, kožní vyrážky, bolest na hrudi při dýchání nebo nevysvětlitelná horečka, musíte to okamžitě nahlásit svému lékaři. Léky vyvolaný lupus erythematosus obvykle odezní, když přestanete užívat daný lék, a většina lidí se plně zotaví během několika týdnů po vysazení léku.
8. Gynekomastie (zvětšení prsní tkáně u mužů)
V některých případech způsobuje isoniazid gynekomastii – zvětšení prsní tkáně u mužů – prostřednictvím mechanismů, které dosud nejsou zcela objasněny, ale mohou zahrnovat změnu metabolismu estrogenu v játrech. Někteří výzkumníci se domnívají, že isoniazid inhibuje enzymy, které normálně odbourávají estrogen, což vede k relativnímu přebytku estrogenů ve srovnání s androgeny.
Tento nežádoucí účinek je velmi vzácný.
9. Hyperglykémie (zvýšená hladina cukru v krvi)
Isoniazid může narušit sekreci inzulínu a metabolismus glukózy, což může potenciálně zvýšit hladinu glukózy v krvi. Tento mechanismus zahrnuje narušení funkce beta-buněk slinivky břišní a může souviset také s nedostatkem pyridoxinu, protože pyridoxin hraje roli v metabolismu glukózy.
Klinicky významná hyperglykémie se při užívání standardních dávek vyskytuje velmi zřídka.
10. Pellagra (nedostatek niacinu)
Isoniazid inhibuje enzym kynureninázu. Tento enzym se podílí na metabolické dráze, která přeměňuje tryptofan na niacin (vitamín B3). Blokováním této dráhy může isoniazid způsobit funkční nedostatek niacinu, což vede k pellagře. Pellagra se typicky projevuje šupinatou kožní vyrážkou (zejména na místech vystavených slunci), průjmem, demencí (nebo kognitivní zmateností) a v závažných případech může způsobit smrt.
Pellagra způsobená samotným isoniazidem je u dobře živené populace vzácná, ale je výrazně častější u lidí, kteří již mají nedostatečný příjem niacinu nebo tryptofanu — například u lidí v prostředí s nízkými příjmy nebo u těch, kteří trpí výraznou podvýživou.