Nižší bolest břicha je nepohodlí nebo bolest v oblasti pod tlačítkem břicha, zahrnuje pánevní oblast, včetně močového měchýře, konečníku a reprodukčních orgánů u žen (děložnice, vaječníky, vejcovské trubice) a prostaty u mužů. Když k této bolesti dojde po jídle, často se týká trávicích procesů, ale může také pocházet z jiných systémů. Načasování bolesti – okamžité nebo do hodiny nebo více – může pomoci identifikovat příčinu. Bolest bezprostředně po jídle je obvykle způsobena distenzí žaludku; Bolest po hodině nebo více po jídle je obvykle způsobena trávením střeva.
Výzkum naznačuje, že nižší bolest břicha po jídle je často spojena s poruchami trávení, ale důkazy také poukazují na méně běžné příčiny, jako jsou reprodukční problémy nebo infekce.

Běžné příčiny nižší bolesti břicha po jídle
1. Syndrom dráždivého tračníku (angličtina: irritable bowel syndrome)
Syndrom dráždivého tračníku je gastrointestinální porucha ovlivňující tlustý střev, charakterizovaná abnormální střevní motilitou, viscerální přecitlivělost a změněnou interakci mozku. Některá jídla (např. Potraviny s vysokým obsahem penmapu, jako je cibule, česnek) nebo stres, mohou vyvolat příznaky, což vede k nižší bolesti břicha, nadýmání břicha a změně návyku defekace (průjem, zácpa nebo obojí). Bolest je často křečová a uvolněná defekací.
– Diagnóza: Syndrom dráždivého tračníku je diagnostikována kritéria Říma IV, která vyžadují opakující se bolest břicha spojené s defekací nebo změnou frekvence/formy stolice, bez strukturálních abnormalit při testech, jako jsou krevní práce, testy stolice nebo endoskopii.
-Léčba: Možnosti léčby syndromu dráždivého tračníku zahrnují modifikace dieteálních dietních (např. Dieta s nízkým fodmapem), léky, jako je antispasmodika (např. Hyoscyamin), antidepresiva pro léčbu bolesti, probiotika a techniky redukce stresu, jako je kognitivní behaviorální terapie. Například můžete najít úlevu tím, že se vyhnete spouštěcím potravinám a praktikujete všímavost.
2. Nesnášenlivost potravy
Intolerance potravin je neimunitní reakce na jídlo, často kvůli nedostatkům enzymů (např. Nedostatek laktázy v intoleranci laktózy) nebo farmakologické účinky (např. Kofein). Jíst urážlivé jídlo vede k symptomům, jako je nižší bolest břicha, průjem, nadýmání břicha. Například pití mléka s intolerancí laktózy může způsobit rychlý nástup symptomů v důsledku nestráveného fermentace laktózy v tlustém střevě.
– Diagnóza: Intolerance potravin je diagnostikována s eliminační stravou, kde odstraníte podezřelé potraviny a znovu je zavedete k pozorování příznaků. Mezi specifické testy patří testy vodíkového dechu pro intoleranci laktózy nebo fruktózy a krevní testy na celiakii.
-Léčba: Vyvarujte se urážlivého jídla (např. Mléko pro intoleranci laktózy), používejte doplňky enzymu (např. Tablety laktázy) nebo sledujte bezlepkovou stravu pro citlivost na lepek. Například můžete přepnout na mléko bez laktózy nebo vzít laktázu před konzumací mléka.
3. Divertikulitida (angličtina: diverticulitis)
Divertikulitida je zánět nebo infekce divertikuly (malé sáčky ve stěně tlustého střeva), častější v levém tlustém střevě. Divertikulitida se považuje za infekci, když se v jednom z pouzdrů uvězní tvrdý kus stolice nebo nestráveného jídla. To dává bakteriím ve stolici šanci množit se a šířit se a vyvolat infekci. Divertikulitida je obvykle spojena s dietami s nízkými vlákny. Zánět může způsobit bolest levého kvadrantu dole a stravování může vyvolat bolest, pokud je tlusté střevo podrážděno.
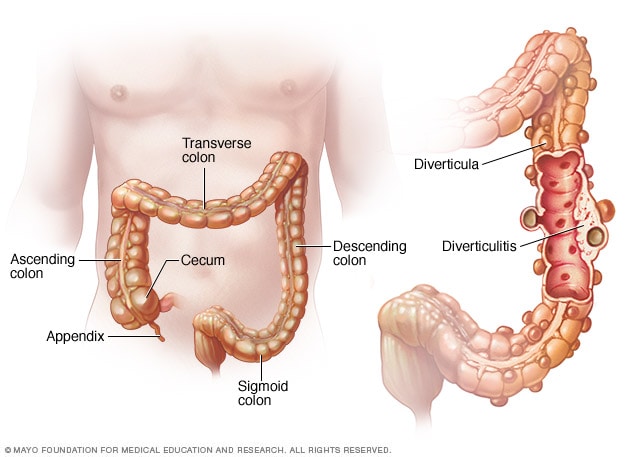
– Diagnóza divertikulitidy je založena na klinické prezentaci (bolest, horečka), se zobrazovacími testy, jako je CT sken nebo ultrazvuk. Kolonoskopie se provádí po akutní epizodě pro potvrzení a vyloučení dalších podmínek.
– Léčba: Léčba divertikulitidy závisí na závažnosti stavu. V mírných případech se používají antibiotika a kapalná strava; Těžké případy mohou vyžadovat hospitalizaci, intravenózní antibiotika a možná chirurgický zákrok. Dlouhodobá se doporučuje dieta s vysokým obsahem vlákniny a možná budete muset vyhnout spouštěcím potravinám, pokud jsou identifikovány. Například počínaje čistou kapalinovou stravou během vzplanutí může pomoci snížit zánět.
4. Zánětlivé onemocnění střev
Zánětlivé onemocnění střev zahrnuje Crohnovu chorobu a ulcerózní kolita, charakterizované chronickým zánětem. Ulcerativní kolita ovlivňuje tlusté střevo, zatímco Crohnova choroba může ovlivnit jakoukoli část, včetně dolního tenkého střeva. Jíst může prohloubit příznaky, pokud je onemocnění aktivní, což vede k nižší bolesti břicha, průjem a úbytek hmotnosti v důsledku zánětu a malabsorpce.
– Diagnóza: Zánětlivé onemocnění střev je diagnostikována klinická anamnéza, endoskopická nálezy (např. Vředy, zánět), histopatologie, krevní testy na zánětlivé markery, testy stolice a zobrazovací testy.
-Léčba: Použité léky zahrnují protizánětlivá léčiva (např. Mesalamin), imunosupresivy a biologie (např. Infliximab). Pro komplikace může být nutná chirurgie a nutriční podpora je zásadní. Během vzplanutí může například potřebovat specializovanou stravu, vedená dietologem.
5. Přerůstání bakterií v tenkém střevě
O tenkých střevních bakteriálních přerůstání je zvýšení bakterií v tenkém střevě, což vede k malabsorpci, břišnímu nadýmání a dolní bolesti břicha po jídle. Přerůstání bakterií tenkého střeva může být výsledkem podmínek narušujících pohyblivost střeva, jako je diabetes nebo předchozí chirurgický zákrok, s příznaky vyvolanými příjmem potravy v důsledku bakteriální fermentace.
– Diagnóza: Tvrdí bakteriální přerůstání v tenkém střevě je diagnostikováno s testy vodíkového dechu nebo aspirátem a kulturou tenkého střeva, což je hodnocení nadměrné bakteriální přítomnosti.
-Možnosti léčby zahrnují antibiotika (např. Rifaximin), aby se snížilo přerůstání bakterií, základní příčiny a modifikace stravy (např. Lízkofrekvenční strava). Například můžete užívat antibiotika po dobu dvou týdnů, následované úpravou stravy.
6. Rakovina tlustého střeva
Rakovina tlustého střeva je maligní nádory v tlustém střevě nebo konečníku, s časnými stádii často asymptomatickými. V pokročilých stádiích může rakovina tlustého střeva po jídle způsobit nižší bolest břicha, pokud nádor brání tlustému střevu, což vede ke změně návyku defekace, krev ve stolici a úbytku hmotnosti.
– Diagnóza: Rakovina tlustého střeva je diagnostikována kolonoskopií s biopsií s zobrazovacími testy, jako je CT nebo MRI pro staging.
– Léčba: Zahrnuje chirurgický zákrok k odstranění nádoru, chemoterapie, záření nebo cílené terapie v závislosti na stadiu a typu. Například včasná detekce skríningu může vést k léčebné chirurgii.
Kdy potřebujete vyhledat lékařské ošetření?
Zatímco mnoho příčin lze zvládnout změnami životního stylu, určité příznaky vyžadují okamžité lékařské hodnocení. Vyhledejte pomoc, pokud zažijete následující příznaky:
- Těžká nebo přetrvávající bolest
- Změna defekačního zvyku (např. Přetrvávající průjem nebo zácpa)
- Krev ve stolici
- Nezamýšlený úbytek hmotnosti
- Horečka nebo jiné systémové příznaky
Tyto příznaky by mohly naznačovat vážné stavy, jako je zánětlivé onemocnění střev nebo rakovina tlustého střeva, které vyžadují rychlou diagnózu a léčbu.

























